เมื่อผู้ป่วยประสบอุบัติเหตุมาพบท่าน ควรทำการประเมินอาการทางระบบประสาทส่วนกลางของผู้ป่วย หรือในกรณีฟันที่เกิด avulsion ควรแช่ฟันในสารละลายที่เหมาะสม เช่น Hank's balanced salt solution นม หรือน้ำเกลือ ก่อนจะทำการซักประวัติเพื่อรวบรวมข้อมูลที่จำเป็นต่อการวินิจฉัยและการรักษา
ภายหลังการซักประวัติทันตแพทย์ควรทำการตรวจทั้งในและนอกช่องปาก การถ่ายภาพรังสีควรถ่าย occlusal film 1 ภาพ และ periapical film 2 ภาพในมุม horizontal shift โดยถ่ายในผู้ป่วยที่ประสบอุบัติเหตุทุกกรณี การตรวจความมีชีวิตของฟันควรตรวจฟันทุกซี่รวมถึงฟันคู่สบด้วย ในผู้ป่วยเด็กการทดสอบด้วยความเย็นอาจจะให้ความแม่นยำมากกว่าเครื่อง EPT อย่างไรก็ตามฟันที่ประสบอุบัติเหตุอาจจะไม่ตอบสนองต่อการตรวจเหล่านี้เป็นเวลาหลายสัปดาห์ภายหลังอุบัติเหตุ การเฝ้าติดตามอาการจึงเป็นสิ่งจำเป็นและควรตรวจความมีชีวิตของฟันทุกครั้งที่นัดผู้ป่วยมาติดตามอาการ
สิ่งสำคัญคือการวินิจฉัยฟันทุกซี่ที่ได้รับอุบัติเหตุ และทำการจดบันทึกโดยละเอียด เพื่อเป็นประโยชน์ในการวางแผนการรักษา การติดตามผลการรักษา และเพื่ออธิบายผู้ป่วยถึงโอกาสที่จะเกิดผลข้างเคียงของอุบัติเหตุที่มีต่อฟันซี่นั้น ๆ
ฟันที่ประสบอุบัติเหตุอาจแบ่งได้เป็น 3 กลุ่มหลัก ๆ คือ
- Crown/root fractures
- Luxation injuries
- Avulsion
Crown/root fractures
ในกรณีที่เกิดการแตกหักของฟัน ควรสำรวจหาชิ้นฟันที่หักว่าอยู่ในแผลหรือริมฝีปากหรือไม่
- Uncomplicated crown fractures นำชิ้นฟันที่หักมายึดเข้ากับฟันเดิมได้โดยใช้ bonding system ถ้าหากชิ้นฟันถูกเก็บมาแบบแห้ง ให้นำไปแช่ในน้ำกลั่นหรือน้ำเกลือ 30 นาทีก่อนจะนำมายึดกับฟันเดิม เพื่อเพิ่มความแข็งแรงในการยึดติด หรือบูรณะด้วย resin composite โดยมีหลักการสำคัญคือบูรณะให้เกิด bacterial-tight seal เพื่อป้องกันอันตรายต่อเนื้อเยื่อในฟัน
- Complicated crown fractures ในฟันปลายรากเปิดให้ทำ pulp capping หรือ partial pulpotomy ด้วยแคลเซียมไฮดรอกไซด์หรือ MTA เพื่อรักษาความมีชีวิตของฟันให้สามารถสร้างรากฟันต่อไปได้ ส่วนฟันที่ปลายรากปิดแล้วสามารถเลือกทำ pulp capping, partial pulpotomy หรือ root canal treatment ได้ตามความเหมาะสม การบูรณะทำเหมือน complicated crown fractures
- Crown-root fractures หลักการรักษาเหมือนกับ uncomplicated และ complicated crown fractures แต่สิ่งที่ต้องพิจารณาเพิ่มเติมคือฟันที่แตกลึกลงใต้เหงือกนั้นอาจจะต้องมีการทำ crown lengthening หรือ orthodontic extrusion ร่วมด้วยเพื่อให้สามารถทำการบูรณะได้ดี ไม่มีการรบกวน biologic width ของฟัน
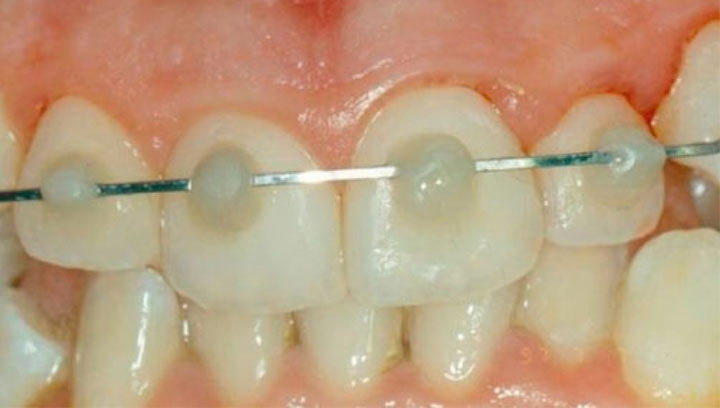
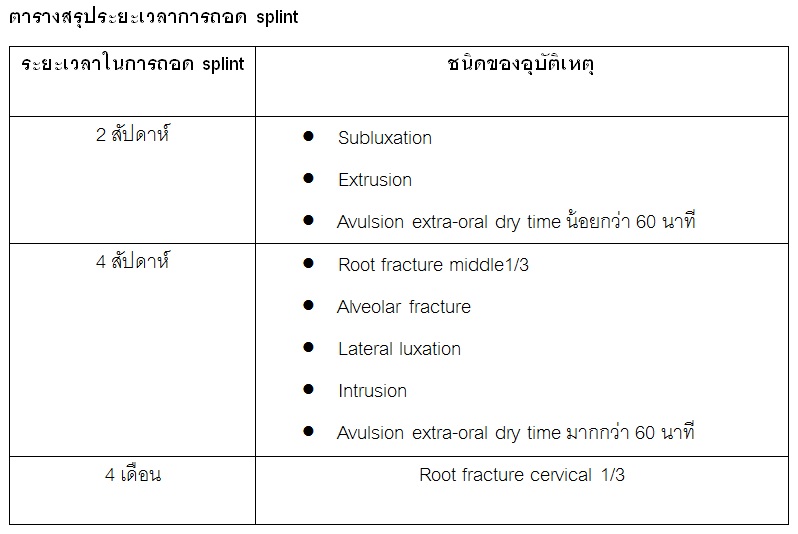
- Root fractures มักจะพบว่าฟันโยกหรือมีเลือดออกจากร่องเหงือก ให้ทำการถ่ายภาพรังสี periapical film แบบ straight on 1 ภาพและ horizontal shift 2 ภาพ หรือ occlusal film เพื่อหารอยแตกของรากฟัน การรักษาให้ทำการ reposition ฟันเข้าที่และ splint ฟันเป็นเวลา 4 สัปดาห์ ยกเว้นกรณีที่ฟันหักบริเวณ cervical และมีการโยกมากให้ splint นาน 4 เดือน ถ้าหากในระหว่างที่ติดตามผลการรักษาแล้วพบว่าเกิด pulp necrosis ให้รักษารากฟันเฉพาะส่วนที่อยู่เหนือรอยแตกของรากฟัน
- Alveolar fractures มักตรวจพบการขยับของกระดูกรอบปลายรากฟันและมีฟันโยกหลายซี่ มีการสบฟันที่ผิดปกติ ให้ทำการถ่ายภาพรังสี periapical film ในมุมที่ต่างกัน 3 ภาพ, occlusal film 1 ภาพ และถ่าย panoramic film เพื่อประกอบการวินิจฉัย การรักษาคือ reposition ฟันและกระดูกเข้าที่และทำการ splint เป็นเวลา 4 สัปดาห์
Luxation injuries
การเกิดอุบัติเหตุชนิดนี้มีโอกาสที่จะเกิด pulp necrosis และ inflammatory root resorption ตามมาได้ โดยโอกาสการเกิดนั้นขึ้นอยู่กับความรุนแรงของอุบัติเหตุ ดังนั้นจึงควรให้การวินิจฉัยที่ถูกต้องตั้งแต่ครั้งแรกที่ผู้ป่วยมาพบ เพื่อจะได้ประเมินโอกาสการเกิด complication เหล่านี้ และควรติดตามผลการรักษาอย่างต่อเนื่องเพื่อจะได้ทำการรักษารากฟันให้แก่ผู้ป่วยได้ทัน
- Subluxation/concussion ฟันจะไม่มี displacement อาจจะเคาะเจ็บหรือโยกเล็กน้อยในกรณี concussion ไม่จำเป็นต้องให้การรักษา แต่ถ้าฟันโยกให้ splint 2 สัปดาห์
- Extrusion ฟันจะยื่นยาวออกมาและในภาพรังสีอาจพบ widening PDL space การรักษาคือ reposition ฟันเข้าที่ และ splint 2 สัปดาห์
- Lateral luxation ตัวฟันมักจะยุบเข้าไปด้าน palatal มักจะพบ alveolar fracture ร่วมด้วย การถ่ายภาพรังสีในมุม horizontal shift มักพบ widening PDL space การรักษาคือ reposition ฟันเข้าที่ และ splint 2 สัปดาห์
- Intrusion ฟันจะจมลงไปในแนว apical มากกว่าซี่อื่น จากภาพรังสีจะพบว่า cemento-enamel junction จะต่ำกว่าฟันซี่ข้างเคียง การรักษาจะต้องพิจารณาดังนี้
- Incomplete root formation ให้รอเวลาให้ฟันขึ้นเองประมาณ 2-3 สัปดาห์ หากฟันไม่ขึ้นให้ทำ orthodontic reposition แต่ถ้าหากฟันจมเข้าไปมากกว่า 7 มม. ให้ทำ orthodontic หรือ surgical reposition เลย
- Complete root formation
- ถ้าฟันจมลงไปน้อยกว่า 3 มม.ให้รอ 2-4 สัปดาห์ให้ฟันขึ้นมาเอง แต่ถ้าไม่มีการเปลี่ยนแปลงให้ ทำ orthodontic หรือ surgical reposition หากทิ้งไว้นานกว่านี้อาจเกิด ankylosis
- ถ้าฟันจมไป 3-7 มม. ให้ทำ orthodontic หรือ surgical reposition
- ถ้าฟันจมไปมากกว่า 7 มม.ให้ทำ surgical reposition
- เมื่อทำ orthodontic หรือ surgical reposition แล้วให้ splint 4 สัปดาห์
- อุบัติเหตุชนิดนี้มักเกิด pulp necrosis แน่นอน ให้ทำการรักษารากฟันหลัง reposition 2-3 สัปดาห์และใช้แคลเซียมไฮดรอกไซด์เป็นยาใส่ในคลองรากฟัน
Avulsion
การเลือกวิธีการรักษาในกรณี Avulsion ขึ้นกับ 2 ปัจจัย ได้แก่ ระยะการเจริญของรากฟัน และความมีชีวิตของ PDL cell ซึ่งถ้าหากมี extra oral dry time นานกว่า 60 นาที PDL cell มักจะตายหมดแล้ว
ขั้นตอนการรักษาในทุกกรณี
- ทำการล้างแผลและล้างรากฟันด้วยน้ำเกลือ ในกรณีที่ extra oral dry time นานกว่า 60 นาทีอาจกำจัด PDL cell ที่ตายโดยใช้ผ้าก๊อซเช็ดที่รากฟัน
- ฉีดยาชาและใส่ฟันกลับเข้าที่โดยใช้นิ้วกดเบาๆ
- เย็บเหงือกที่ฉีกขาด
- ตรวจและถ่ายภาพรังสีว่าสามารถใส่ฟันกลับเข้าตำแหน่งที่ถูกต้อง
- ใส่ splint
- จ่ายยา Antibiotic
- ให้ผู้ป่วยตรวจสอบประวัติวัคซีนบาดทะยักและรับวัคซีนถ้าจำเป็น
- ให้คำแนะนำในการปฏิบัติตัวหลังอุบัติเหตุ
- ทำการรักษาคลองรากฟันภายใน 7-10 วันหลังจากที่ใส่ฟันกลับเข้าที่ และให้ทำก่อนถอด splint
การจ่ายยาปฏิชีวนะ
แนะนำให้จ่าย tetracycline ตามอายุและน้ำหนักของผู้ป่วยโดยจ่ายในช่วงสัปดาห์แรกหลังใส่ฟันเข้าที่ แต่ในผู้ป่วยที่อายุต่ำกว่า 12 ปีให้จ่าย PenV หรือ Amoxycillin แทน
คำแนะนำผู้ป่วย
- ให้ทานอาหารอ่อน 2 สัปดาห์
- แปรงฟันหลังอาหารทุกมื้อด้วยแปรงขนนิ่ม
- บ้วนปากด้วย 0.1% Chlorhexidine วันละ 2 ครั้งเป็นเวลา 1 สัปดาห์
การรักษารากฟัน
ถ้าหากไม่สามารถทำการรักษารากฟันก่อนที่จะใส่ฟันกลับเข้าที่ได้ให้ทำการรักษารากฟันได้ 2 แบบ ดังนี้
- การใส่ยาชนิดแคลเซียมไฮดรอกไซด์ ให้ทำการรักษารากฟันหลังใส่ฟันเข้าที่ภายใน 7-10 วัน และให้ใส่ยานานประมาณ 1 เดือน แล้วจึงอุดคลองรากฟัน
- ใส่ยาด้วย antibiotic-corticosteroid paste (Ledermix) สามารถทำการรักษารากฟันได้ทันทีหลังใส่ฟันกลับเข้าที่ และใส่ยาอย่างน้อย 2 สัปดาห์ แล้วจึงทำการอุดรากฟัน
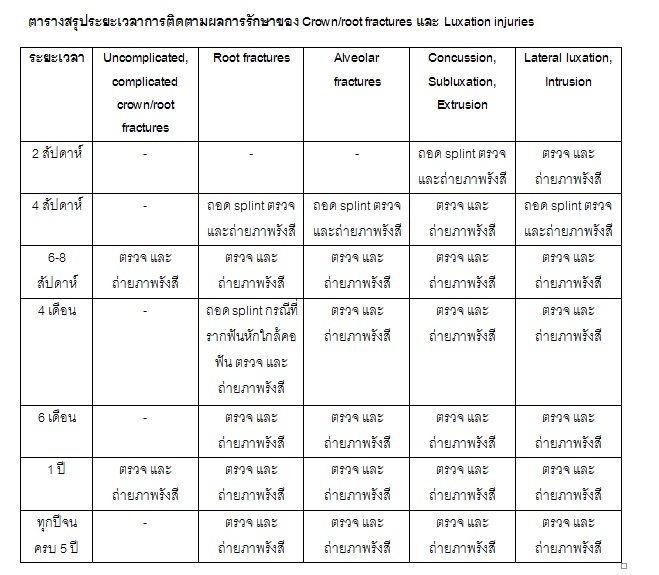
การติดตามผลการรักษา
ฟัน avulsion มีโอกาสเกิด ankylosis ได้สูง จึงจำเป็นต้องติดตามผลการรักษาอย่างใกล้ชิด ทำการตรวจและถ่ายภาพรังสี โดยติดตามผลตามเวลาดังนี้
- 4 สัปดาห์
- 3 เดือน
- 6 เดือน
- 1 ปีและทุก ๆ ปี
อ้างอิงจาก
1. International Association of Dental Traumatology, Trauma guideline 2012
2. American Association of Endodontists, The treatment of traumatic dental injuries 2014